


 |
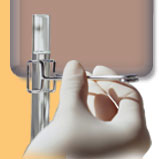
檢查為什麼是必要的? 醫師在診治病人時,首先當然會親自對病人「察其人、觀其色」,即問診及望診;有了初步診斷後,然後針對病情進行檢查,以求確診。問診,就是詢問患者的病況,確定其主要的症狀;望診,就是察看患者身體的改變。但光憑對身體表面的望診、觸診、叩診或聽診等,有時是不夠的,或許只能猜測病人大概的異常。因此,時常需要藉助各種的器具或儀器,來仔細察看病人身體內所發生的變化。不但如此,在診斷確定以後,若想要知道治療的效果和病情的變化,更是需要做各種必要的檢查。近代醫學發展的趨勢,強調所謂的實證醫學,即治療需有實驗室檢查作依據,才能收到對症下藥之利。 檢查的目的,一方面是為了要證實醫師對病人的初步診斷,另一方面是為了要排除其他疾病的可能性。因此,醫師在選擇檢查的項目時,都會精打細算,選擇對病人最有利、對診斷最有價值的檢查,從簡而繁、一步一步地去找出病因;避免做很多檢查,或一開始就利用極昂貴、較複雜的檢查。過多的檢查非但是不必要的,給病人帶來的身心負擔,也會造成醫療資源的浪費。過多不必要的檢查是近代醫療最令人詬病的地方,有待醫病雙方建立共識。 目前,一般民眾平時都會注意自己的健康狀況,並且定期接受健康檢查。然而,接受健檢的人,往往沒有特別的症徵,即使做了診察,也不一定能夠發現有異常。但為了早期發現疾病及早期治療,定期接受健康檢查仍然是有必要的。 很多人都是生病了才想到要去醫院做「全身健康檢查」,這種心態是不正確的。既然生病了,就必須就醫,讓醫師針對症徵做特定的檢查,如此才能收事半功倍的效果。甚至有的人無論有病沒病,卻也自作主張的要求醫師給予開立檢查單,這種心態也是可議的,破壞了醫病關係的和諧。 有人稱二十一世紀為「基因世紀」,因為人類的基因結構被解密後,整個醫療型態將有全然不同的改變,傳統的醫療技術會因分子生物學的進步受到衝擊,基因診斷及基因治療將是醫學的新里程碑。但本文仍以簡介傳統的檢查為主。 檢查,共有哪幾種類型? * 取樣檢查 藉助適當的器具或儀器採取人體的一部分(檢體或叫檢查材料),根據其特有的形態學變化、物理反應、化學反應或免疫反應等各種原理所進行的檢查,即稱為取樣檢查。 取樣的檢體有:尿、糞便、痰、分泌液(眼淚、鼻涕、汗水、膿汁)等人體自然排出物;血液、腦脊髓液、胸水、胃液、十二指腸液、膽汁、組織切片等,由醫療人員(醫師、護理人員、臨床檢驗師等)特意採取的檢體。 * 身體檢查 指利用X光機、電子儀器、內視鏡或超音波等設備來進行人體的檢查,也稱為生理學檢查或生理檢查。各種專用的檢查儀器日新月異,並且越來越精密可靠。目前醫界流行採用各式各樣的所謂無創傷性或微創傷性的檢查方法,不但可大幅降低病人接受檢查時之痛苦及不便,醫師也可以視需要,選擇對病人最有利的檢查方法。 *無創傷性檢查是指無需注射或開刀,盡量避免給受檢者帶來痛苦的檢查方法,例如:超音波檢查、新生兒經皮膚的含氧量檢查等。 接受檢查時的注意事項? 初次接受檢查時,往往容易對檢查過程及檢查結果焦慮不安。病人有知的權利,負責檢查的醫師或醫事人員在檢查前都會詳細說明檢查的內容及告知注意事項;受檢者必須信賴負責檢查人員之專業,放鬆身心接受檢查。若對檢查過程仍有疑慮,可以與檢查人員溝通。 受檢前可自行查閱相關資料,現在網路資訊很發達,而且坊間相關書籍很多,不妨多多參考。所謂久病成良醫,病人對疾病的認識並不見得會比專業的醫療人員差,只要努力用功查閱資料,對自己的病痛作更深入的了解,也就毋須多受心理恐懼之折磨。 * 檢查前一天的注意事項 避免劇烈運動及切忌暴飲暴食;清潔身體或遵照醫囑灌腸。另外,對於飲食有特殊要求的檢查,要確實遵守。如果必須事先服用檢查藥物時,務必要按時、按量服用。 * 檢查當天的注意事項 飯前飯後的檢查結果常會有很大的差異。如果需要空腹才能進行檢查者,就必須按規定禁食。若不留心吃了食品或喝了飲料,檢查前務必老實告知相關的醫療人員,以確保檢查中的安全性或檢查結果的準確性;必要時,甚至必須另行安排檢查時間。至於禁食期間是否需中斷服藥,則需請教開立處方之醫師。另外,若檢查有特殊要求或禁忌時,也要嚴格遵守,否則會影響檢查的結果,甚至於有時可能導致誤判。在檢查過程中如果感到不適,不要默默忍受,應立即向檢查人員說明。 穿著盡量以舒適、方便為原則;不要刻意化妝,以免影響會出現皮膚反應時之判斷。必須再強調的是,到醫院就醫或接受檢查時不要穿金戴銀,一方面因金屬品可能會干擾儀器,影響檢查結果;另一方面是因為醫院中宵小活躍,財物容易遺失。此點仍有待社會大眾遵循。 * 檢查後的注意事項 檢查完了以後如果感到身體不適,要向檢查人員或主治醫師說明,不要輕忽。檢查當日最好可以休息,不要安排太多的活動。在採血以後,要輕壓針扎處(不可搓揉),直到確認不再出血時才可鬆開(約十分鐘)。如果有持續出血的傾向,則應繼續壓迫針扎處,並與負責的檢查人員聯繫。 檢查的可信度有多少? 開立檢查的醫師不一定就是執行檢查的人員,一般都是委託次專科醫師或合格的專業人員來施行檢查。這些負責檢查的專業人員,都是技術熟練、經驗豐富的人,通常都會很專心且熟練地操作檢查,並且遵循操作守則之規範,以避免發生人為的誤差。此外,檢驗部門內部也有嚴格的品質控管措施(與工廠一樣,也叫QC管理),以確保檢驗數據的一致性及可信度。即使這樣,小幅度的差異也是在所難免的。例如,將同一個血液檢體分裝在兩支試管,並且在同一台檢測儀器做膽固醇的定量測定,有時並不一定能夠得到完全一樣的檢查數據,可能會出現有數個mg/dl的差異;因此,更何況是利用不同廠牌的機器來做檢測,其誤差可能更明顯。另外,醫師對於檢驗結果之判讀也是會小心翼翼,如有疑慮,就會請實驗室或受測者再做一次檢查來加以確認。 檢查結果必與正常值作比較,才能研判是高值或低值。就統計學的定義而言,所謂的正常,泛指某一檢出值(檢查結果)之落點在九五%健康人的檢出值範圍內。換言之,有少數健康者(五%)其檢出值落在正常值之外(極高或極低),而被歸類為不正常。此外,雖然檢查值正常,亦不代表受檢者安然無恙(這種情況是病人常常不能接受且耿耿於懷的)。有時,對同一病人重複做檢驗,所得的檢查結果可能也未必完全一致,而出現所謂的個體差異。總而言之,所謂的正常或不正常,並非是絕對或對立的狀態,仍有極大的不確定性。在解讀檢查結果及其所具有的臨床意義時,一定要請醫師參考病人之主訴、臨床症徵及其他檢查的結果來做綜合判定,以避免一知半解及徒增困擾。 *定性、定量檢查定性檢查,其結果以陽性(含有要檢出的物質)和陰性(不含有要檢出的物質)來表示;定量檢查是直接用數值來表示所欲檢出物質的含量。 檢查時有無危險? 檢查分很多種類,有些檢查沒有預期的危險性,也有些檢查預料可能會發生某些不同程度的危險性,卻又不得不進行的檢查。按照相關醫療法規之規定,如果是有危險性的檢查,負責的醫師或檢查人員事先必須親自向受檢者說明,經過受檢者的書面同意以後才可進行。本人如果仍擔心,應該事先向主治醫師說清楚、講明白。 |